El escafoides tarsiano, también conocido como navicular del pie, es un hueso fundamental en la anatomía del pie. Este hueso puede ser la fuente de varias patologías, lesiones y dolores incapacitantes, especialmente cuando el diagnóstico se retrasa o no es preciso. En Biclinic, nos especializamos en el tratamiento de estas condiciones, brindando un enfoque integral para cada paciente.
Causas Patología Escafoides Tarsiano
La patología del escafoides tarsiano puede tener diversas causas. Una de las más comunes es la presencia de un escafoides accesorio, que afecta al 10% de la población. Este hueso adicional, que puede ser bilateral, se encuentra cerca de la tuberosidad del navicular y está asociado con condiciones como el dolor en el escafoides del pie. Además, las lesiones traumáticas, como esguinces o fracturas en el escafoides tarsiano, son causas frecuentes de dolor en el escafoides del pie y la muñeca.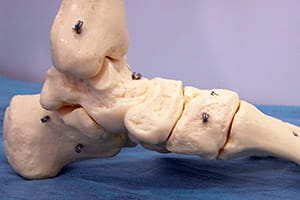
La articulación astrágalo calcáneo y la articulación astragalocalcaneonavicular también pueden verse afectadas, lo que contribuye a la aparición de dolor en el hueso escafoides debido a la alteración de la movilidad y estabilidad del pie.
Síntomas Patología Escafoides Tarsiano
Los síntomas de la patología del escafoides tarsiano incluyen dolor en el escafoides del pie, particularmente en la parte interna del pie o la zona del mediopie. Este dolor suele intensificarse al realizar movimientos como la inversión y eversión del pie, relacionados con las articulaciones subastragalina y astragalocalcaneonavicular. También es común experimentar dolor en el escafoides de la muñeca o en el escafoides de la mano, lo que puede generar confusión pero requiere un diagnóstico adecuado.
Otro síntoma frecuente es la fisura en el escafoides, que se presenta como un dolor persistente en el hueso escafoides, que no mejora con descanso ni con analgésicos comunes.
Tratamiento Patología Escafoides Tarsiano
El tratamiento de la patología del escafoides tarsiano depende de la gravedad de la lesión o diagnóstico. En Biclinic, siempre comenzamos con un enfoque conservador en casos de escafoides accesorio o osteocondritis escafoides tarsiano. En estos casos, aplicamos inmovilización con férulas o yesos y el uso de antiinflamatorios.
Cuando se presentan fracturas en el escafoides tarsiano o lesiones más graves, el tratamiento puede requerir cirugía. En nuestra clínica, para casos como la fractura de escafoides tarsiano derecho o izquierdo, utilizamos técnicas quirúrgicas avanzadas, como la reducción abierta y la colocación de tornillos para estabilizar el hueso.
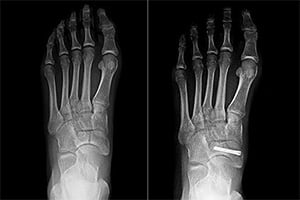 Cirugía Patología Escafoides Tarsiano
Cirugía Patología Escafoides Tarsiano
En Biclinic, contamos con un equipo de especialistas en cirugía ortopédica que realizan intervenciones para corregir fracturas y lesiones en el escafoides tarsiano, como la fractura de escafoides tarsiano. En situaciones más complejas, como fracturas desplazadas o no consolidadas, nos encargamos de realizar una intervención quirúrgica para restaurar la anatomía del pie y asegurar una correcta curación.
Las fracturas por avulsión, comunes en atletas, pueden requerir cirugía para restaurar la anatomía del pie. También tratamos la sinovitis subastragalina, que se presenta con dolor y rigidez en las articulaciones del pie.
Post Operatorio Patología Escafoides Tarsiano
El postoperatorio de una cirugía de escafoides tarsiano requiere cuidados específicos. En Biclinic, guiamos a nuestros pacientes a través de un plan de rehabilitación que incluye fisioterapia y ejercicios para recuperar la fuerza y flexibilidad en la articulación subastragalina y la articulación astragalocalcaneonavicular. Los pacientes deben seguir un protocolo estricto de inmovilización durante las primeras semanas después de la cirugía y se les recomienda evitar la carga excesiva sobre el pie durante el proceso de curación.
Es fundamental realizar un seguimiento continuo para detectar cualquier complicación o signo de una fractura en el escafoides no consolidada, y en algunos casos, puede ser necesaria una nueva intervención quirúrgica.
En resumen, el escafoides tarsiano es un hueso crítico en la anatomía del pie, y sus patologías pueden ser dolorosas y limitantes. Con un diagnóstico adecuado y tratamiento especializado en Biclinic, como cirugía de escafoides tarsiano o manejo de fracturas, nuestros pacientes pueden recuperar su calidad de vida. Si tienes alguna consulta, no dudes en contactarnos para recibir el mejor cuidado personalizado.
Agenda tu cita hoy mismo.
¡No esperes más! Agenda tu cita ahora y descubre cómo podemos ayudarte a alcanzar tu bienestar. Estamos aquí para acompañarte en cada paso hacia tu recuperación.

